Остеохондрит таранної кістки (остеохондральні пошкодження таранної кістки)
Остеохондрит таранної кістки (остеохондральні пошкодження таранної кістки)
Що таке остеохондрит, причини, симптоми, діагностика, лікування, профілактика та прогноз
Остеохондральні пошкодження таранної кістки, іноді звані також остеохондритом, розсікаючим остеохондритом або остеохондральними переломами — це ушкодження хряща і структур купола таранної кістки, що підлягають. Остеохондрит таранної кістки — одна з причин болю в гомілковостопному суглобі, з якими пацієнт звертається до травматолога-ортопеда. Пацієнт з пошкодженнями хряща зазвичай відчуває розлиті болючі відчуття в глибині гомілковостопного суглоба під час або після фізичного навантаження. Причиною больового синдрому є збільшення тиску всередині гомілкостопа під час ходьби, що призводить до подразнення больових рецепторів кістки на дні дефекту хряща.
Через складності діагностики остеохондрит таранної кістки часто залишається нерозпізнаним і може призвести до серйозних наслідків за відсутності лікування, аж до артродезу гомілковостопного суглоба. Наприклад, остеохондральні пошкодження таранної кістки зустрічаються в 40% випадків переломів кісточок, так само ці переломи дуже часто зустрічаються при травмах кістки п’яти.

Симптомні остеохондральні ушкодження таранної кістки часто потребують хірургічного втручання. Ці пошкодження зазвичай стають наслідком однієї або кількох травматичних подій, що призводять до часткового або повного відриву ділянки хряща з кісткою, що підлягає. Такі дефекти викликають глибокий біль у ділянці гомілковостопного суглоба при осьовому навантаженні, обмеження амплітуди руху, порушення функції ходьби, тугорухливість, відчуття заклинювання суглоба, набряк. Ці симптоми можуть спричинити обмеження фізичної активності та інвалідизацію.
Історія вивчення остеохондриту таранної кістки
Вперше термін «розсікаючий остеохондрит» був опублікований Konig в 1888, він описав формування вільного тіла в колінному суглобі як наслідок перелому суглобового хряща і кістки, що підлягає.
У 1922 Kappis описав це явище в гомілковостопному суглобі. У 1959 році Berndt і Harty запропонували рентгенологічну класифікацію цих ушкоджень, і, хоча вона значно видозмінилася за час, що минув з того моменту, вона як і раніше широко використовується. В даний час у співтоваристві травматологів-ортопедів використовується термін остеохондрального пошкодження таранної кістки (скорочено ОПТК) який найбільш точно відображає суть проблеми, яка рідко зводиться до одиничної травми (перелому), аваскулярного некрозу (розсікаючий остеохондрит) або постійної мікротрави, включає сукупність всіх перерахованих вище факторів.
Анатомічні дослідження проведені з використанням кадаверного матеріалу показали, що основним механізмом, що призводить до остеохондральних переломів зовнішньої частини купола таранної кістки, є її форсована інверсія. Посилання на травму зустрічається приблизно у 85% випадків ОПТК (остеохондральних ушкоджень таранної кістки), проте у 15% випадків пацієнти не можуть пов’язати появу болю з травматичною подією. Найчастіше це зустрічається у тих випадках, коли локалізація пошкодження виявлена по задньо-внутрішній поверхні таранної кістки. Також трапляються випадки двосторонніх ушкоджень та однакових ушкоджень, що спостерігаються в сім’ях або в однояйцевих близнюків, що свідчить про можливу генетичну схильність до аваскулярного некрозу у частини пацієнтів.
Лікувальна тактика щодо ОПТК зазнала значних змін за останні 10 років. Консервативне лікування для легких ушкоджень включає функціональне розвантаження або гіпсову іммобілізацію. Хірургічне лікування призначене для більш серйозних пошкоджень і включає висічення, висічення та кюретаж, висічення + кюретаж + мікрофрактурування або розсвердлювання, встановлення ауто- або алло-трансплантата, антеградне та ретроградне розсвердлювання, фіксація фрагмента за допомогою біодеградуючих винтів. Нижче ми наведемо порівняння їхньої ефективності.
Метою лікування остеохондральних ушкоджень у всіх випадках є зменшення болю, набряку, збільшення амплітуди рухів та відновлення функції. У багатьох випадках можливе використання кількох з перерахованих вище методик, залежно від вибору хірурга.
Остеохондральні пошкодження таранної кістки рідкісне захворювання, проте воно значно частіше зустрічається в групі пацієнтів, які перенесли в анамнезі перелом кісточок або страждають від нестабільності гомілковостопного суглоба.
Патофізіологія остеохондральних пошкоджень таранної кістки
Передньо-зовнішні ОПТК є наслідком інверсії та тильного згинання стопи, для них характерна велика площа і вони рідко бувають глибокими. Найімовірніше це пов’язано з поздовжнім напрямом вектора сили травми.

ОПТК по задньо-медіальній поверхні, навпаки, частіше бувають глибокими, чашоподібними або супроводжуються формуванням кісти з шапочкою з хряща зверху. Очевидно, це пов’язано з вертикальним концентрованим напрямком вектора травми сили.
Таким чином стає зрозуміло, що остеохондральні пошкодження таранної кістки часто поєднуються з нестабільністю гомілковостопного суглоба, пошкодженням зв’язкового апарату гомілковостопного суглоба, переломами кісточок.
В анатомічних дослідженнях було показано, що хрящ таранної кістки на 18-35% м’якше ніж хрящ відповідних ділянок великогомілкової кістки. Товщина хряща обернено пропорційна випробуваному ним навантаженню, що також може впливати на локалізацію зони пошкодження.
Як показали дослідження, розподіл навантаження в гомілковостопному суглобі порушується при розмірі дефекту більше 7,5\15 мм, що може бути використане з метою прогнозування відстрочених результатів.
Класифікація остеохондральних пошкоджень таранної кістки

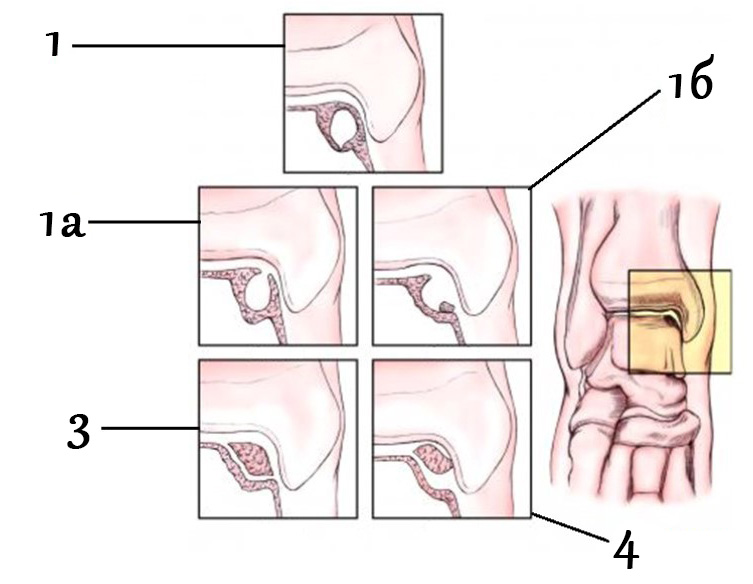
Рентгенологічна класифікація остеохондральних пошкоджень таранної кістки Berndt та Harty
КТ класифікація остеохондральних ушкоджень таранної кістки Ferkel та Sgaglione
1. Кістозне утворення з кришкою із суглобового хряща. 2а. Кістозне утворення, що сполучається з порожниною суглоба. 2б. Відкрите пошкодження суглобового хряща з незміщеним фрагментом, що лежить у ньому. 3. Повністю відірваний кістково-хрящовий фрагмент без усунення 4. Повністю відірваний кістково-хрящовий фрагмент зі зміщенням

МРТ класифікація остеохондральних пошкоджень таранної кістки Hepple
1. Набряк суглобового хряща у зоні пошкодження. 2а. Пошкодження суглобового хряща + субхондральний перелом + набряк кісткового мозку. 2б. Пошкодження суглобового хряща та субхондральний перелом без набряку кісткового мозку. 3. Окремий кістково-хрящовий фрагмент без зміщення 4. Кістково-хрящовий фрагмент зі зміщенням. 5. Формування субхондральної кісти
Діагностика остеохондрального пошкодження таранної кості
Діагностика ОПТК складне завдання, часто при первинному зверненні ставиться діагноз пошкодження і перенапруга капсульно зв’язкового апарату або забій, проте довготриваючі болі, насторожують травматолога-ортопеда і змусять рухатися в напрямку більш інформативних методів обстеження.

Симптоми остеохондрального пошкодження таранної кістки
- Глибокий біль у ділянці гомілковостопного суглоба
- Біль при осьовому навантаженні (стоячи)
- Біль при ходьбі та бігу
- Обмеження амплітуди рухів
- Набряк у ділянці гомілковостопного суглоба
- Заклинювання, блоки суглоба
Вибір методу лікування при остеохондральних пошкодженнях залежить від тривалості захворювання та розмірів дефекту.
Основним методом лікування є висічення, дебридмент та стимуляція кісткового мозку, що дозволяє досягти хороших/відмінних результатів у 90% випадків.
Консервативне лікування остеохондральних пошкоджень таранної кістки
6 тижнів гіпосової іммобілізації без осьового навантаження, з наступним ЛФК — при 1-2\2а стадіях захворювання (незалежно від системи класифікації). У решті випадків показано оперативне лікування. Ефективність консервативного лікування становить 45-50%..
Хірургічне лікування остеохондральних пошкоджень таранної кістки
Хірургічне лікування ОПТК залежить від багатьох факторів: характеристики пацієнта, такі як вік, рівень активності, супутні захворювання; характеристики самого ушкодження, такі як його розташування, розмір, глибина ураження, морфологія ураження, тривалість.
В основному хірургічне лікування спирається на один з трьох принципів: 1) видалення вільного тіла з\або без стимуляції кісткового мозку за допомогою мікрофрактурування, розсвердлювання; 2) збереження хряща за рахунок ретроградного розсвердлювання, фіксації фрагмента або заміщення дефекту губчастої кісткою; 3) стимуляція формування нового гіалінового хряща за рахунок пересадки кістково-хрящового блоку, мозаїчної хондропластики, аллографту.
Передопераційна підготовка при остеохондральних пошкодженнях таранної кістки
Необхідно ретельно обстежити пацієнта для того, щоб виключити можливу супутню нестабільність гомілковостопного суглоба, порушення осі гомілковостопного суглоба – оскільки вони вимагатимуть одночасної корекції для запобігання рецидиву ОПТК. КТ та МРТ дозволяють точно локалізувати дефект для того, щоб вибрати правильний хірургічний доступ та тактику.
Відкрита операція при остеохондральних ушкодженнях таранної кістки
При виконанні доступу до передньо-зовнішнього відділу гомілковостопного суглоба необхідно пам’ятати про розташовані в цій зоні гілки поверхневого малогомілкового нерва.
Для доступу до задньо-медіальних відділів потрібно виконати остеотомію медіальної кісточки, при цьому необхідно виключити пошкодження плато великогомілкової кістки, яке несе основне осьове навантаження. До виконання остеотомії необхідно заздалегідь зробити розсвердлювання для подальшої установки гвинтів, що фіксують остеотомований фрагмент.

Також слід уникати пошкодження переднього і заднього великогомілкових сухожиль, сухожилля довгого згинача великого пальця, великої підшкірної вени, задньої великогомілкової артерії та нерва. Альтернативою є використання відразу двох доступів – антеромедіального та постеромедіального, які дозволяють візуалізувати до 80% купола таранної кістки та дозволяють уникнути остеотомії внутрішньої кісточки.
В даний час широкого поширення набула артроскопія гомілковостопного суглоба. Артроскопічні доступи набагато менш травматичні, що дозволяє уникнути формування грубих післяопераційних рубців та значно полегшує реабілітацію. 2,7 мм артроскопи дають змогу візуалювати весь купол таранної кістки.
Видалення
Видалення вільного або частково відокремленого хрящового фрагмента. За даними різних досліджень, ефективність цього методу лікування варіює від 30 до 88% (в середньому 54%).
Видалення та кюретаж
Після видалення вільного або частково відокремленого хрящового фрагмента проводиться обробка кістки, що підлягає, і навколишнього дефекту хряща. Використовується для різних дефектів починаючи з 2-ї стадії захворювання. Ефективність методу від 56 до 94% (у середньому 77%).
Видалення, кюретаж та стимуляція кісткового мозку
Після дебридменту створюють кілька каналів, які об’єднують дефект з кістковим мозком. Цю процедуру можна виконати за допомогою розсвердлювання або мікрофрактурування. Метою маніпуляції є руйнування бар’єру зі склерозованої субхондральної кістки, що перешкоджає міграції стовбурових клітин з кісткового мозку. Як результат формується потік насичений факторами росту, стовбурових клітин, який надалі перебудовується у гіаліноподібну хрящову тканину. Найчастіше використовується для 3-4 стадій захворювання. Розмір дефекта не повинен перевищувати 1,5 см. У клінічних дослідженнях ефективність методу оцінювалася від 46 до 100% (в середньому 85%).

Видалення, кюретаж та аутотрансплантат із губчастої кістки
Після дебридменту проводиться заміщення порожнини аутотрансплантатом з губчастої кістки (великогомілкової кістки або гребеня клубової). Даний метод використовується для великих дефектів (більше 1,5 см2). У клінічних дослідженнях ефективність методу оцінювалася від 41 до 93% (в середньому 61%).
Черезкісточкове розсвердлювання
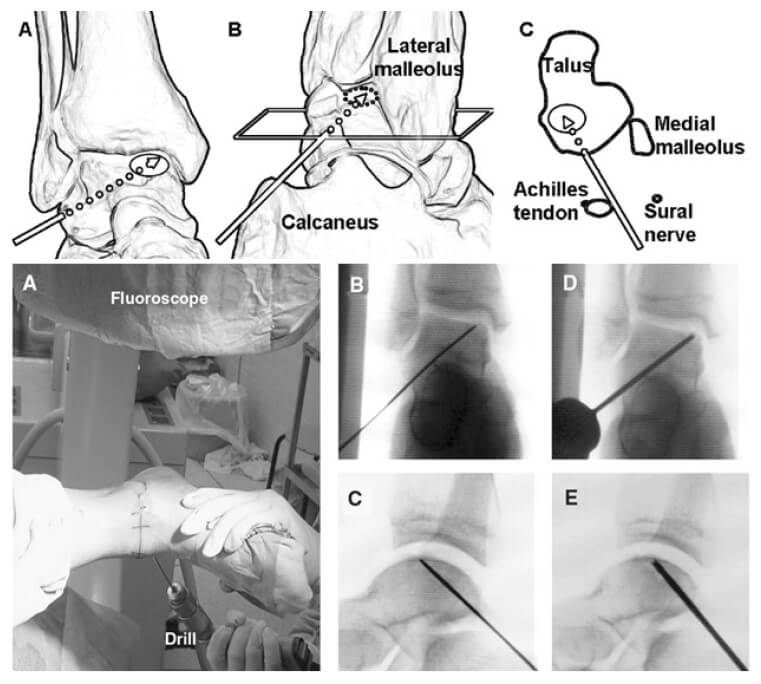
Якщо дефект розташований глибоко в суглобі і доступ до нього при артроскопії обмежений, а артротомію робити не хочеться, можна використовувати методику черезкісточкового розсвердлювання. Для цього спиця Кіршнера прямує у бік дефекту через внутрішню\зовнішню кісточку залежно від його локалізації під контролем артроскопа. У клінічних дослідженнях ефективність методу оцінювалася від 32 до 100% (у середньому 63%).

Остеохондральна трансплантація
Для остеохондральної трансплантації найчастіше використовується хрящова тканина з іпсилатерального колінного суглоба. Показанням для трансплантації є великі та глибокі дефекти, часто з формуванням кісти, а також відсутність ефекту від запропонованих вище методів хірургічного лікування. В даний час вивчається можливість використання ділянки кістки п’яти в місці ахілло-п’яткового суглоба як джерело тканини для остеохондральної трансплантації в якому отримані хороші ранні результати.
Завданням методу є відновлення структурних та біомеханічних характеристик пошкодженого гіалінового хряща. Для даного методу характерний тривалий та складний реабілітаційний період. Морбідність донорського місця (болі в колінному суглобі після забору стовпчиків кістково-хрящових блоків) спостерігаються у 12% випадків. Сама собою методика технічно складна і трудомістка.
У клінічних дослідженнях ефективність методу оцінювалася від 74 до 100% (у середньому 87%).

Ретроградне розсвердлювання
Для цього методу потрібно використання рентгенологічного контролю та знання точної топографії місця розташування дефекту. Ретроградне розсвердлювання — метод вибору за наявності великої субхондральної кісти і при збереженому суглобовому хрящі, а також у випадках глибоко розташування дефекту, коли важко отримати доступ до його за допомогою артроскопічного методу. Для медіальних дефектів точкою входу спиці стає тарсальний синус. У клінічних дослідженнях ефективність методу оцінювалася від 81 до 100% (у середньому 88%).
Фіксація
Фіксація фрагмента проводиться тільки у випадках свіжих ушкоджень. Відірваний кістково-хрящовий фрагмент піднімається, місце дефекту під ним піддається мікрофрактуруванню або розсвердлюванню, потім фрагмент фіксується за допомогою гвинтів, що розсмоктуються, або фібринового клею. Метод технічно складний і показання щодо нього досить вузькі, проте коли він використовувався за показаннями, у 89% випадків спостерігався хороший результат.
Таким чином, найбільш ефективним і технічно простим методом лікування переважної більшості остеохондральних пошкоджень таранної кістки на даний момент є видалення фрагмента, кюретаж та стимуляція кісткового мозку. Залежно від оснащення операційної та навичок оперуючого хірурга дане втручання можна виконати як відкритим способом так і артроскопічно.
Реабілітація та прогноз
Реабілітація після операції щодо остеохондральних пошкоджень таранної кістки.
Більшість авторів дотримується стандартного реабілітаційного протоколу, що рекомендує 6 тижнів іммобілізації після оперативного втручання із застосуванням стимуляції кісткового мозку. Однак останнім часом з’являються роботи, що свідчать про те, що 2-тижневого періоду іммобілізації більш ніж достатньо при малих і середніх розмірах дефекту.
Пацієнтам рекомендується виключити навантаження на ногу на термін 3 тижні. Після закінчення цього періоду ще протягом 3 тижнів рекомендується дозоване навантаження, що не перевищує 30 кг і сприяє подальшій інтеграції остеохондральних трансплантатів у таранну кістку. Використання ортопедичного взуття, а в ідеалі індивідуальних ортопедичних устілок, допоможе уникнути дискомфортних відчуттів. Рекомендуються вправи, створені задля відновлення повного обсягу рухів у суглобі. Хода без допоміжних засобів опори дозволяється за 6 тижнів після операції. Повернутись до занять спортом можна приблизно через 6 місяців залежно від стану кінцівки.
Реабілітація полягає в тренуванні активної та пасивної амплітуди рухів, м’язової сили та м’язового балансу гомілки, зниженні набряку та пропріоцептивного тренування.
На жаль, прогноз як консервативного, так і оперативного лікування неоднозначний. Болі, відчуття заклинювання та набряк часто зберігаються до 1 року після оперативного втручання. Через 6 місяців доцільно виконати МРТ контроль з оцінки динаміки, за наявності вираженого набряку кісткового мозку прогноз несприятливий. У таких випадках прогресування ураження може надалі призвести до необхідності виконання артродезу або протезування гомілковостопного суглоба.