Кіста Бейкера (Baker's сyst), підколінна кіста, підколінна грижа
Кіста Бейкера (Baker's сyst), підколінна кіста, підколінна грижа
Причини, симптоми, особливості діагностики, консервативне та оперативне лікування, реабілітація, профілактика та прогноз.
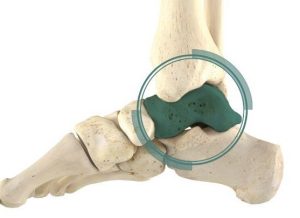
Кіста Бейкера — це скупчення синовіальної рідини в задньому завороті сумки колінного суглоба.
Кіста Бейкера є еластичним щільним на дотик утворенням округлої форми, наповненим синовіальною рідиною і локалізується в підколінній ямці.
Незважаючи на те, що патологія не загрожує життю, її прояви у гострій фазі ускладнюють будь-які фізичні навантаження, часто приносять пацієнтові дискомфорт, біль та порушують звичний спосіб життя. У спортсменів кіста Бейкера порушує режим тренувань та навантажень і часто призводить до неможливості займатися активними видами спорту.
Вперше цю патологію в XIX столітті описав доктор У. Бейкер, на честь якого захворювання отримало свою назву. Лікар описав вісім випадків підколінних кіст, і дійшов такого висновку: кісти – результат скупчення рідини. Незважаючи на назву, ще до Бейкера підколінні кісти описували й інші фахівці. Так, Роберт Адамс в 1840 описав збільшення бурси під медіальною головкою литкового м’яза, яка мала канал, що сполучав її через клапанний отвір з коліном. На основі цього він зробив висновок, що це результат артриту.
Причини виникнення кісти Бейкера
У кожної другої людини на задній поверхні колінного суглоба, між сухожиллями напівперетинчастого (m.semimembranosus) та литкового (m.gastrocnemius) м’язів розташована слизова межсухожильна сумка, що є варіантом нормальної анатомічної будови. При деяких патологічних станах у колінному суглобі збільшується об’єм синовіальної рідини, яка через тонкі канали може проникати у міжсухожильну сумку. В результаті сумка збільшується в розмірах, з’являються болі та обмеження рухів у колінному суглобі.
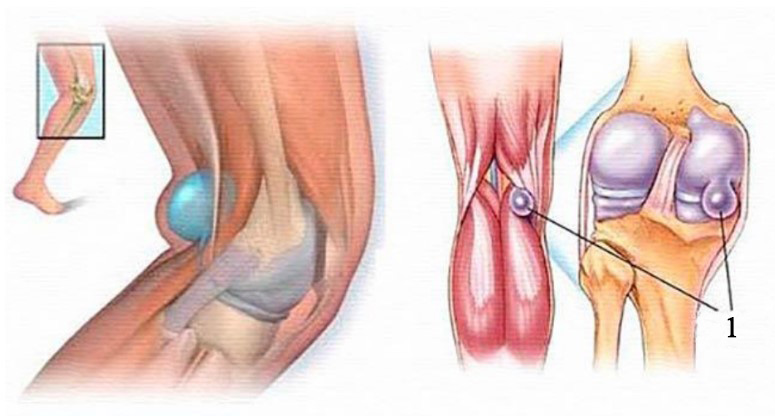
1. Кіста Бейкера
Кіста Бейкера може змінюватись у розмірах від кількох міліметрів до кілька сантиметрів у поперечнику. Середній розмір зазвичай становить 3 см. У поодиноких випадках кіста Бейкера може розвиватися в обох колінних суглобах одночасно. Вона зустрічається як у дітей віком від 4 до 7 років, так і у дорослих віком від 35 до 70 років.
В основі захворювання лежить клапанний механізм обміну рідини, який передбачає проникнення синовіальної рідини із суглоба в порожнину бурси, причому зворотний обмін, у переважній більшості випадків, неможливий. Вважається, що односпрямований обмін рідини пов’язаний зі стисненням отвору самої кістою, сухожильними пучками м’язів, а також наявність дублікатури суглобової капсули, яка виконує роль заслінки.
Кіста Бейкера може розвиватися як самостійна патологія з нез’ясованою етіологією (часто у дітей) або внаслідок запального процесу чи травми колінного суглоба:
- інфекційні чи реактивні синовіти;
- ревматоїдний артрит, псоріаз, подагра та інші системні захворювання;
- бурсити;
- гемартроз;
- гонартроз;
- травми та захворювання менісків;
- травми та захворювання надколінка;
- вроджена аномалія розвитку;
- інші захворювання та травматичні пошкодження, які можуть спровокувати надмірне продукування синовіальної рідини в колінному суглобі.
Найбільш поширена причина — артрит і остеоартроз, при останньому майже в 50% випадків виникає кіста Бейкера.
Симптоми кісти Бейкера
На початкових стадіях утворення невеликого розміру ніяк не турбує пацієнта, його неможливо визначити візуально і іноді навіть пропальпувати. Особливо це актуально за наявності основної патологій, які можуть спровокувати появу кісти Бейкера та про які ми писали вище.
Ознаки кісти Бейкера починають проявлятися в міру її збільшення і полягають у наступному:
- візуальна поява щільного, схожого на пухлину, «мішка» під коліном;
- розлитий біль під час руху, при фізичних навантаженнях, під час натискання – визначити точну локалізацію болю важко;
- почуття розпирання в підколінній ділянці, клацання, скутість;
- відчуття поколювання у нижніх кінцівках;
- неможливість повністю зігнути ногу, обмеження амплітуди руху;
- можливо — порушення чутливості вниз по гомілці після довгої ходьби;
- набряк та почервоніння в області підколінної ямки.
Підступність кісти Бейкера полягає в тому, що за тривалим безсимптомним перебігом слідує швидке наростання та розвиток ускладнень, аж до втрати опороспроможності кінцівки через біль при навантаженнях.
Особливості діагностик кісти Бейкера
Як завжди все починається зі збору анамнезу. Ортопед-травматолог чи хірург з’ясовують:
- Коли пацієнт уперше звернув увагу на патологію;
- Чи пов’язує пацієнт появу кісти з травмами;
- Чи є захворювання або травми колінного суглоба, які могли спровокувати появу кісти (дивись вище – причини виникнення кісти Бейкера).
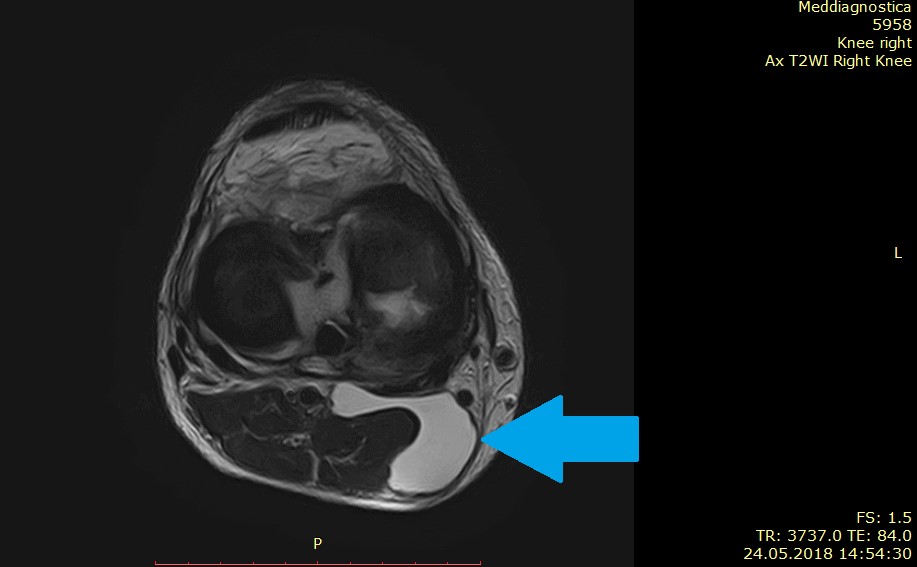
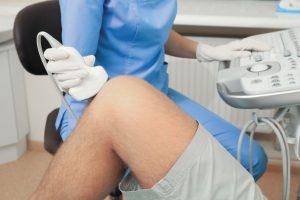
Зазвичай, у гострій фазі зі значними розмірами кісти, діагностика не викликає труднощів. Для підтвердження діагнозу здебільшого достатньо УЗД. У сумнівних випадках, а також при супутніх захворюваннях або травмах колінного суглоба, які можуть бути причиною появи кісти, призначають МРТ, іноді МРТ з контрастом для виявлення каналів, які з’єднують кісту з порожниною колінного суглоба.
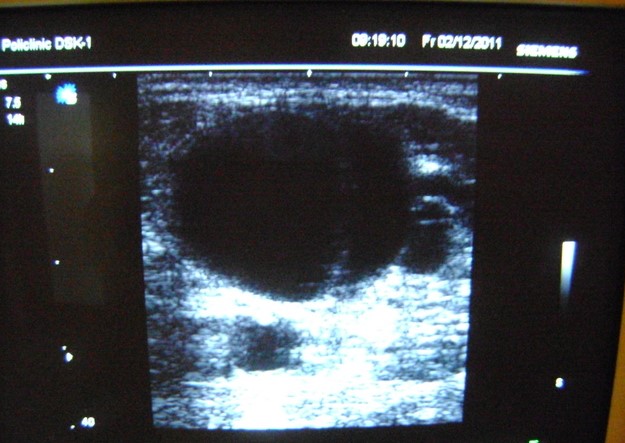
При супутніх системних захворюваннях, артритах, синовітах тощо. призначають аналізи крові (загальний аналіз крові з формулою, С-реактивний білок, сечовина тощо), також можуть призначити КТ і рентгенографію колінного суглоба для з’ясування стану кісткових структур.
В окремих випадках при підозрі на злоякісне новоутворення може знадобитися діагностична пункція та цитологічне дослідження.
Декілька слів про класифікацію
Класифікація патологічного процесу проводиться за кількома критеріями. Найбільш поширений у практиці критерій — оцінка локалізації кісти. Як правило, вона розташовується між напівперетинчастим та литковим м’язами. У цьому випадку кіста вважається типовою. Глибока локалізація називається нетиповою. У цьому випадку у лікарів виникають закономірні сумніви щодо діагнозу. Є можливість інших новоутворень, зокрема злоякісного характеру.
Другий спосіб класифікації спирається на поширеність патологічного процесу. Виділяють:
- односторонні кісти Бейкера, які вражають лише одне коліно;
- двосторонні поразки, які зустрічаються набагато рідше.
Залежно від причини види кісти Бейкера поділяють на симптоматичні та ідіопатичні. Симптоматичні дозволяють визначити точну причину розладу. У той час, як ідіопатичні розвиваються через незрозумілі причини, встановити їх неможливо, що, в свою чергу, ускладнює лікування та прогноз.
Нерідко для більш точного опису суті явища використовується критерій розміру кісти Бейкера. Розміри можуть бути різними. У деяких випадках діагностують мікрокісти, кілька міліметрів діаметром. При тривалому перебігу патології та високій тяжкості розладу, виявляють гігантські кісти до 5-7 сантиметрів і більше.
Консервативне та оперативне лікування кісти Бейкера
У більшості випадків, при гострій фазі та значних розмірах кісти, консервативне лікування неефективне і носить симптоматичний характер – аплікації лікарських препаратів на кісту, фізметоди, прийом нестероїдних протизапальних засобів внутрішньо не приносять бажаного терапевтичного результату.
Пункція рідини із кісти як самостійний метод лікування часто супроводжується рецидивом (більше 70%). Тому патогенетично виправданим вважається вплив на синовіальну оболонку, яка продукує рідину, що накопичується в кістозній капсулі. Для досягнення цієї мети може проводитися внутрішньосуглобове введення кортикостероїдів. Однак попередньо виконується евакуація рідини, яка є «згущеним» синовіальним випотом.
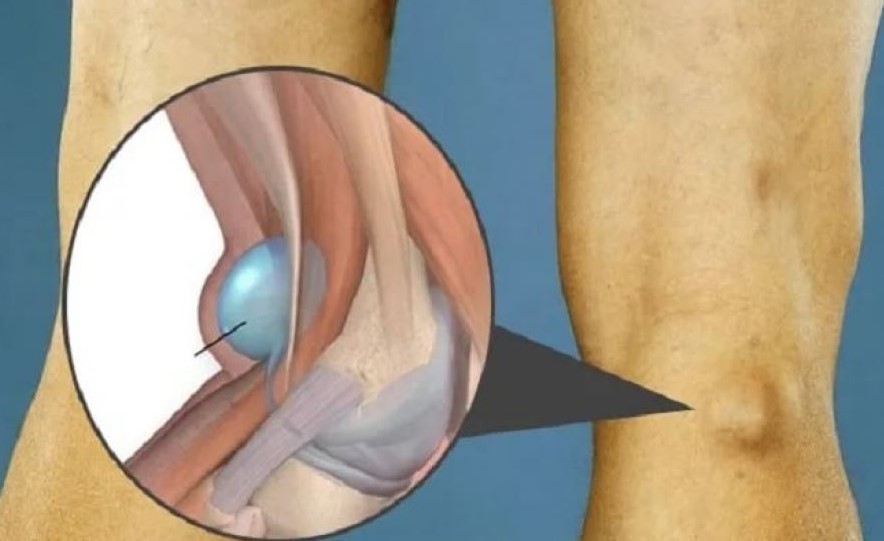
Показання до оперативного лікування кісти Бейкера
Хірургічне (лазерне або артроскопічне) видалення кісти Бейкера проводиться при виявленні у пацієнта однієї або кількох наведених нижче ознак:
- При розриві кісти;
- Болі в підколінній ділянці стають інтенсивними і не проходять після медикаментозної терапії;
- Кіста чинить тиск на нерви та судини;
- Некротичні елементи у кістозній рідині;
- Консервативна терапія не дає результатів;
- Кіста швидко збільшується у розмірах;
Як правило, операція видалення кісти проводиться, коли вона досягає розмірів 50-100 мм і більше.
При оперативному лікуванні кісти Бейкера також виправдано протизапальну терапію щодо внутрішньосуглобових структур, а також стінки розірваної кісти. Крім загальної медикаментозної терапії, препарати вводяться в порожнину суглоба.
Хірургічне лікування - операція при кісті Бейкера
Якщо після пункції та евакуації синовіальної кісти найближчим часом спостерігається рецидив, то згідно з клінічними рекомендаціями показано хірургічне втручання, яке виконується переважно артроскопічним методом. При операції може проводитися одномоментне лазерне припікання отвору, що з’єднує кісту з колінним суглобом. Можливий і інший обсяг хірургічного втручання:
- видалення частини синовіальної оболонки;
- відновлення внутрішньосуглобових ушкоджень;
- повне видалення кісти (бурси).
Якщо технічно проведення лікувальної артроскопії є неефективним, а також при кісті значних розмірів може виконуватися відкрита операція з накладенням дуплікатури фасції на ділянку щілинного співустя.
Як відбувається операція з видалення кісти Бейкера колінного суглоба
Втручання займає 30 хвилин та виконується з місцевою або епідуральною анестезією. Тканини розсікаються, за допомогою інструмента хірург перетискає канали, що з’єднують кісту із суглобом. Кіста видаляють із частковим висіченням синовіальної оболонки. Шийку каналу суглоба ушивають або припікають лазером, м’які тканини обробляють антисептиком, накладають шви.
Реабілітація після артроскопії колінного суглоба триває 7-10 днів. У стаціонарі пацієнт перебуває 1-2 дні, залежно від обсягу оперативного втручання. Через 5-7 годин після операції дозволено навантаження. Шви знімають на 10-14 день. Протягом місяця необхідно носити тугу пов’язку, дозволяється ЛФК, плавання, масаж, УВЧ.
Реабілітація після лікування кісти Бейкера
Лікувальну фізкультуру призначають пацієнтам, які перенесли хірургічну операцію з видалення кісти Бейкера або як додатковий метод при консервативному лікуванні.
Заняття ЛФК мають кілька цілей:
- зміцнити зв’язки колінного суглоба;
- розтягнути сідничні, стегнові, литкові та чотириголові м’язи;
- розтягнути підколінні сухожилки.
Спеціально розроблені вправи сприяють усуненню втоми, зниженню тонусу напружених м’язів, відновленню кровопостачання кінцівки.
До комплексу ЛФК входять такі вправи:
- почергове згинання та розгинання ніг у колінах, сидячи на стільці;
- аналогічна вправа, але з обтяжувачами на кісточках;
- присідання на стілець та підйоми на ноги;
- підтягування ніг до грудей, сидячи на підлозі.
Для максимального лікувального ефекту необхідно виконувати вправи під наглядом фахівця – реабілітолога.
Пацієнт повинен дотримуватись певних правил:
- Розігрівати м’язи перед початком занять.
- Не займатись спортивними тренуваннями, під час яких на коліна здійснюється інтенсивне навантаження.
- Не перевтомлювати м’язи ніг, виконувати всі вправи розмірено. При втомі м’язів тренування зупиняють.
- Усі вправи виконуються на рівній зручній поверхні.

Профілактика та прогноз
Кіста Бейкера при дозуванні навантажень розвивається набагато рідше, що є гарною профілактикою її утворення. Потрібно уникати травм, ушкоджень колінної області. Важливо не допускати запалення та дегенерації тканин. Якщо вони вже розвинулися, показано своєчасне лікування. При спадковій схильності до утворення кісти Бейкера, під час заняття активними видами спорту, важкою атлетикою та важкою фізичною працею, слід використовувати колінні ортези або наколінники для запобігання травмі та перевантаженню колінного суглоба.
Також слід:
- Профілактика надмірної ваги та малорухливого способу життя;
- Уникати переохолодження колінного суглоба;
- Своєчасно звертатися за лікуванням щодо інших суглобових патологій колінного суглоба;
- Своєчасна діагностика та лікування патології стопи та гомілковостопного суглоба, використання ортопедичного взуття або індивідуальних ортопедичних устілок – захворювання стопи та гомілкостопа безпосередньо впливають на біомеханіку руху в нижній кінцівці, що, у свою чергу, сприяє неправильному розподілу навантаження на колінні суглоби;
- Не нехтувати призначеною терапією під час запальних чи інфекційних процесів.
Чим небезпечна кіста Бейкера за відсутності лікування?
Саме скупчення рідини під коліном приносить лише дискомфорт та неприємні відчуття, але уникати лікування, навіть незважаючи на невелику симптоматику, не можна. Кіста може розірватися, тоді прояви нагадуватимуть тромбоз глибоких вен:
- різке посилення болю;
- місцеве або інколи загальне підвищення температури;
- набряк – потовщення гомілки через попадання суглобової рідини у міжфасціальні простори;
- гіперемія кінцівки від коліна та нижче.
Зменшення або зникнення пухлиноподібного утворення під коліном є підтвердженням того, що кіста розірвалася. Небезпека цього стану в тому, що синовіальна рідина в міжфасціальному просторі може викликати запалення м’яких тканин, а якщо до цього стану приєднається інфекція, ситуація вимагатиме серйозного хірургічного втручання та тривалого прийому антибіотиків. Зазначимо, що розрив кісти за статистикою є найчастішим ускладненням при цьому захворюванні.
Також, невчасне лікування або самолікування кісти Бейкера може спровокувати такі ускладнення:
- здавлювання великогомілкового нерва, у результаті виникає оніміння, поколювання чи слабкість м’язів у ділянці колінного суглоба;
- здавлювання лімфатичних та кровоносних судин, внаслідок чого з’являється біль та набряк гомілки;
- виникнення тромбозу глибоких вен та тромбофлебіту гомілки. Зазначимо, що ускладненням тромбозу може бути тромбоемболія легеневої артерії, яка відбувається при відриві тромбу від стінок вен та подальшому його русі венозним кровотоком;
- поява варикозного розширення підшкірних вен гомілки, як наслідок стискання вен під коліном;
- слабкість у м’язах гомілки та гомілковостопного суглоба можуть спричинити порушення біомеханіки ходи та призвести до падіння, що у свою чергу може спричинити отримання травм різного ступеня тяжкості.
За статистикою ризик рецидивів кісти Бейкера після хірургічного (артроскопічного) втручання становить менше 10%. Після консервативного лікування та пункцій рецидиви відбуваються у 70% пацієнтів. Саме тому, після хірургічного втручання слід дотримуватись режиму реабілітації, не рекомендується займатися в тренажерному залі з осьовими навантаженнями на нижні кінцівки, слід уникати підняття важких предметів у побуті, виключити біг на довгі дистанції, біг з перешкодами та по пересіченій місцевості та стрибки мінімум півроку. Замінити звичні види спорту можна заняттями у басейні.
равми Лісфранка зустрічаються рідко і можуть бути неправильно діагностовані, оскільки зміни на рентгенограмі незначні, а увага пацієнта можуть відволікати інші супутні травми. Наявність сильного болю в нозі навіть після незначної травми має викликати підозру цього стану. Пацієнту було проведено негайне хірургічне лікування, ускладнень не виникло. При наступному спостереженні через 10 тижнів після операції він міг повністю переносити вагу на ногу, а при подальшому спостереженні через 6 місяців його ходу було відновлено»
Діагностика ушкоджень суглоба Лісфранка складне завдання, яке вимагає від ортопеда-травматолога високого рівня кваліфікації та настороженості. До 25% випадків пропускається при первинному зверненні пацієнта.